Атеросклеротичні ураження судин шиї та голови
Які артерії живлять головний мозок?
Сонні артерії формують каротидний басейн. Загальні сонні артерії беруть свій початок в грудній порожнині: права від плечеголовного стовбура (відходить від дуги аорти і ділиться на загальну сонну і підключичну артерії), ліва – від дуги аорти. Приблизно посередині шиї вони діляться на зовнішні і внутрішні. Зовнішні сонні артерії постачають кров до м’яких тканин голови, а внутрішні сонні артерії – до головного мозку. Сонні артерії забезпечують близько 70-85% припливу крові до мозку.
Хребтові артерії формують вертебро-базилярний басейн. Вони кровопостачають потиличні частки головного мозку, довгастий мозок, шийний відділ спинного мозку, мозочок і підкіркові структури мозку. Хребтові артерії беруть свій початок у грудній порожнині і проходять до головного мозку в кістковому каналі, утвореному поперечними відростками шийних хребців. За різними даними, хребтові артерії забезпечують близько 15-30% припливу крові до головного мозку.
Плечеголовний стовбур, сонні, підключичні артерії разом з першими їх гілками (хребтовими артеріями і т.і) ще називають брахіоцефальними артеріями (брахіо – плече, цефаліс – голова (грец.), тобто артерії плече-головні).
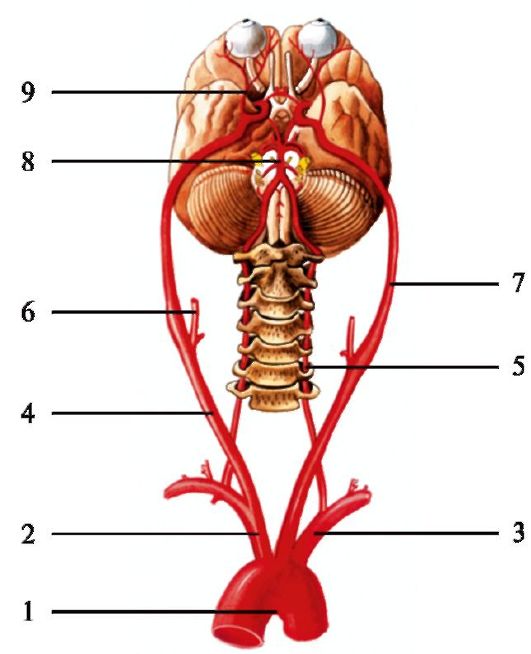
Магістральні артерії головного мозку
1 – дуга аорти; 2 – плечоголовний стовбур; 3 – ліва підключична артерія; 4 – права загальна сонна артерія; 5 – хребтова артерія; 6 – зовнішня сонна артерія; 7 – внутрішня сонна артерія; 8 – основна (базилярна) артерія; 9 – очна артерія.
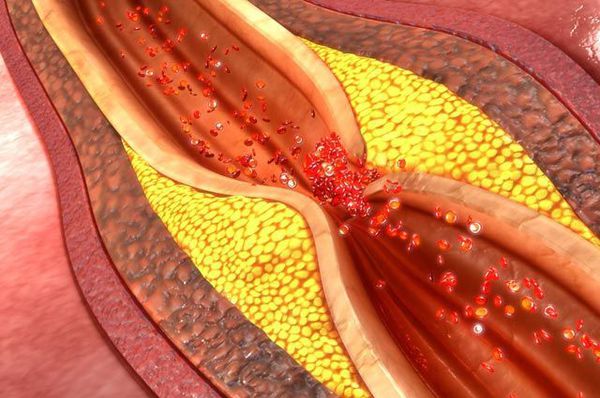
Атеросклероз – хронічне захворювання артерій, що виникає внаслідок порушення жирового та білкового обміну, при якому в судинній стінці у великих кількостях відкладається холестерин, утворюючи потовщення – атеросклеротичні бляшки. Вони поступово звужують просвіт артерій і роблять їх менш еластичними. Це створює перешкоду для нормального кровотоку і призводить до недостатності кровопостачання того чи іншого органу. Звуження просвіту судини атеросклеротичною бляшкою називається стенозом, а повна закупорка просвіту – оклюзією. Симптоми захворювання починають проявлятися при певному ступеню стенозу артерії.
Формування ускладненої атеросклеротичної бляшки виникає внаслідок прогресування процесу. Відбувається значне збільшення ліпідного ядра, підвищення агрегації (склеювання) тромбоцитів, розвиток крововиливів у бляшку, стоншення її фіброзної капсули та руйнування покришки бляшки з утворенням тріщин, розривів і атеросклеротичних виразок. На основі виразок утворюються тромби, а згодом — атерокальциноз (відкладення солей кальцію в атероматозні маси, структуру бляшки). Головним наслідком формування ускладненої атеросклеротичної бляшки є утворення пристінкового тромбу, який раптово та різко обмежує кровоплин в артерії. Атеросклероз брахіоцефальних артерій (БЦА) загрожує ішемічним інсультом (інфарктом мозку).
 Що передує атеросклерозу?
Що передує атеросклерозу?
Для даного захворювання існують свої фактори ризику. Атеросклероз розвивається як наслідок:
- тютюнопаління;
- артеріальної гіпертензії (систолічний АТ > 140 мм рт.ст. діастолічний АТ > 90 мм рт.ст.);
- порушення вуглеводного обміну (гіперглікемія, цукрового діабету)
- ожиріння;
- гіпергомоцистеїнемія;
- дисліпідемії (підвищення вмісту в крові окремих холестеринових фракцій);
- нераціонального харчування (вживання великої кількості жирів і вуглеводів)
- малорухливого способу життя (гіподинамія);
- частих стресів;
- постменопаузи і гіперфібриногенемії;
- спадкової схильності.
Також до факторів ризику відносять вік (люди старше 50–60 років) та чоловічу стать.
Такі фактори, як тютюнопаління, гіподинамія та харчові звички, стосуються способу життя: вони можуть бути модифіковані (піддаються корекції). Модифіковані фактори ризику — підвищення рівня артеріального тиску, цукровий діабет 2-го типу і дисліпідемії. Вік, чоловіча стать і спадковість належать до немодифікованих факторів ризику.
Діагностика атеросклеротичних патологічних змін БРАХІОЦЕФАЛЬНИХ АРТЕРІЙ.
- Ультразвукове дослідження судин голови та шиї (дупліксне, трипліксне сканування)
- Комп’ютерна томографія (КТ) – ангіографія
- Магнітно-резонансна ангіографія (МРА)
- Цифрова субтракційна церебральна ангіографія (ЦАГ)
Ультразвукове дослідження брахіоцефальних артерій це відмінний неінвазивний метод дослідження, який поєднує високу інформативність і низьку затратність для отримання попередньої інформації про ступінь ураження судин, характер кровотоку і стан оточуючих тканин. Однак слід зазначити, що УЗД-процедура не дозволить отримати вичерпну інформацію про стан судини. Виставляти покази до операції (хірургічного видалення бляшки або ендоваскулярного стентування) лише на підставі результатів ультразвукового дослідження брахіоцефальних артерій неприпустимо! Діагностовані стенози по УЗД вимагають додаткових процедур обстеження судинної системи в області шиї і голови (КТ-ангіографії, МРА або ЦАГ). І лише коли два різних методи обстеження підтверджують високій ступінь стенозу хірург має право приймати рішення про той чи інший метод хірургічної корекції прохідності брахіоцефальної артерії.
Лабораторна діагностика повинна включати
- ліпідограму (загальний холестерин, тригліцериди (ТГ), ліпопротеїни низької щільності (ЛПНЩ), ліпопротеїни дуже низької щільності (ЛПДНЩ), ліпопротеїни високої щільності (ЛПВЩ), коефіцієнт атерогенності;
- загальний аналіз крові;
- коагулограму;
- цукор крові;
- загальний білок крові;
- гормони щитоподібної залози (Т3, Т4 вільний);
- креатинін, сечовина;
- АлТ, АсТ, ГГТ, білірубін.
ЛІКУВАННЯ
1. Консервативне. Оптимальна медикментозна терапія можлива, якщо стеноз на рівні бляшки < 60% і жодним чином себе не проявляв (безсимптомний перебіг):
- немає ішемічних вогнищ за даними МРТ чи МСКТ головного мозку в басейні ураженої атеросклерозом артерії.
- не було жодного епізоду появи неврологічного дефіциту (транзиторної ішемічної атаки) який би відповідав порушенню кровопостачання зони мозку, яка отримує кров з басейну стенозованої атеросклеротичною бляшкою артерії.
- Відсутність характерних рис ускладненої атеросклеротичної бляшки за даними проведених обстежень. Наявність атеросклеротичних виразок та ознак руйнування покришки бляшки навіть при невеликих стенозах є показом до ендоваскулярного стентування або каротидної ендартеректомії (хірургічного видалення бляшки).
2. Хірургічне.
В рекомендаціях Європейського товариства кардіологів (European Society of Cardiology — ESC) та Європейського товариства судинних хірургів (European Society for Vascular Surgery (ESVS) за 2017 чітко прописані покази до хірургічної корекції стенозів у розділі захворювання екстракраніальних відділів сонних і хребтових артерій (с 182 – 191).
Алгоритм ведення пацієнтів із захворюванням екстракраніальних сегментів сонної артерії
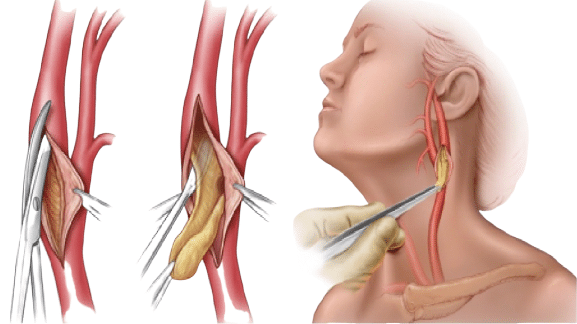
При ураженнях атеросклером сонних артерій застосовують два методи хірургічної корекції:
КАРОТИДНА ЕНДАРТЕРЕКТОМІЯ
ЕНДОВАСКУЛЯРНЕ СТЕНТУВАННЯ
Основні переваги ендоваскулярного методу – мала травматичність (операцію проводять через прокол артерії на верхній або нижній кінцівках), можливість одночасного стентування (відновлення прохідності артерії шляхом імплантації у просвіт судини стенту) екстракраніальних відділів декількох артерій у будь яких артеріальних басейнах (обох сонних чи сонної та хребтової і т.д.), одночасного стентування стенозів артерій у порожнині черепа (інтракраніальних артерій) та екстракраніальних при їх одночасному ураженні атеросклерозом.
ПРИКЛАДИ ЛІКУВАННЯ
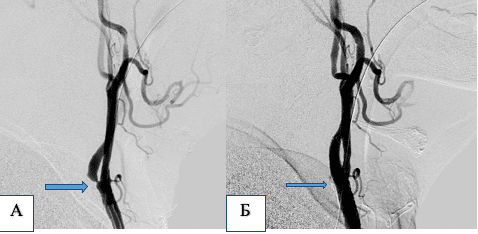
Спостереження №1
Пацієнт М, 78 років. Критичний стеноз лівої внутрішньої сонної артерії (ВСА).
А – ангіограма до операції. Б – ангіограма після ендоваскулярної ангіопластики та імплантації стента на рівень стенозу.
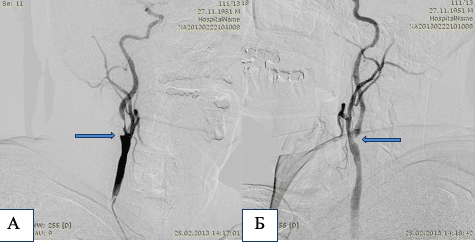
Спостереження №2
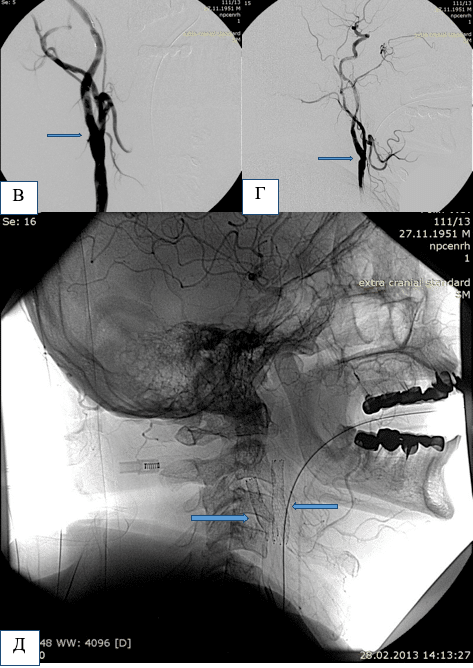
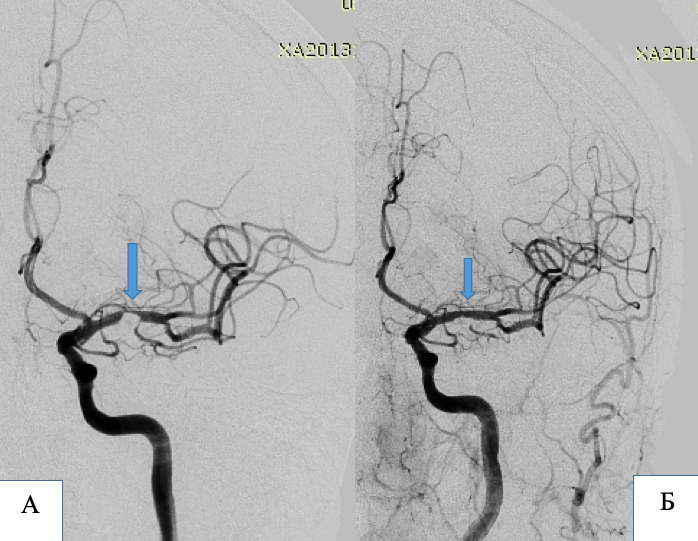
Пацієнт П, 61 рік. Критичний стеноз правої (А) та лівої (Б) внутрішніх сонних артерій.
А та Б – ангіограми до операції. Місця стенозів позначені стрілками. В – ангіограма правого каротидного басейну після ендоваскулярної ангіопластики та імплантації стента на рівень стенозу. Г – ангіограма лівого каротидного басейну після ендоваскулярної ангіопластики та імплантації стента на рівень стенозу. Д – нативне зображення рівнів біфуркації правої та лівої загальних сонних артерій яке демонструє імплантовані стенти на рівнях стенозів обох внутрішніх сонних артерій.
Спостереження №3
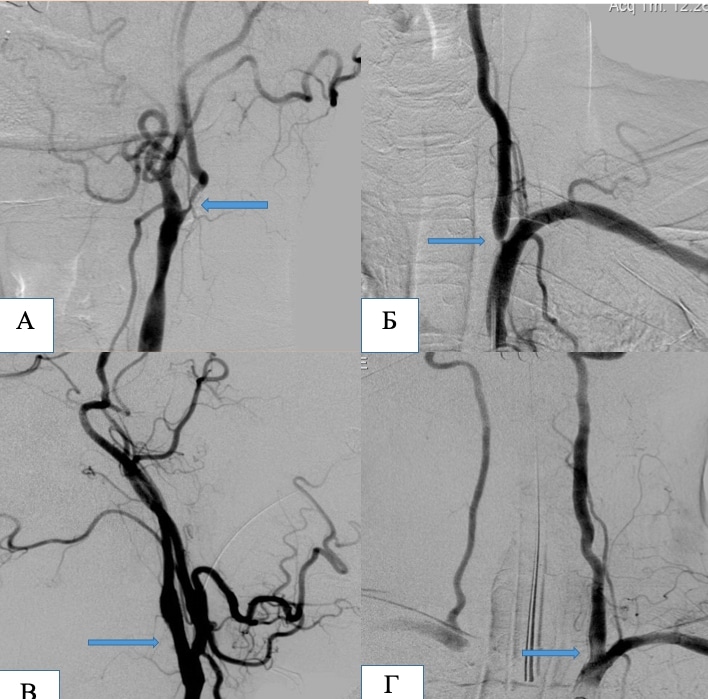
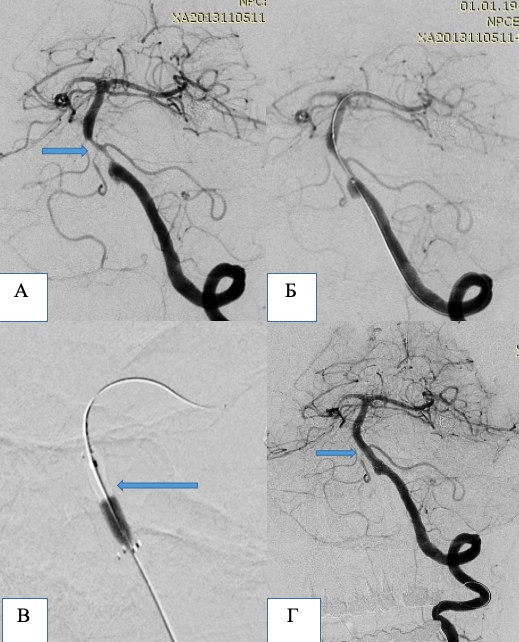
Пацієнт А, 63 роки . Критичний стеноз лівої внутрішньої сонної артерії (А) та лівої хребтової артерії (Б).
А та Б – ангіограми до операції. Місця стенозів позначені стрілками. В – ангіограма лівого каротидного басейну після ендоваскулярної ангіопластики та імплантації стента на рівень стенозу. Г – ангіограма лівої підключичної артерії після ендоваскулярної ангіопластики та імплантації стента на рівень стенозу устя лівої хребтової артерії.
Спостереження №4
Тандемні (інтра-екстракраніальні) стенози
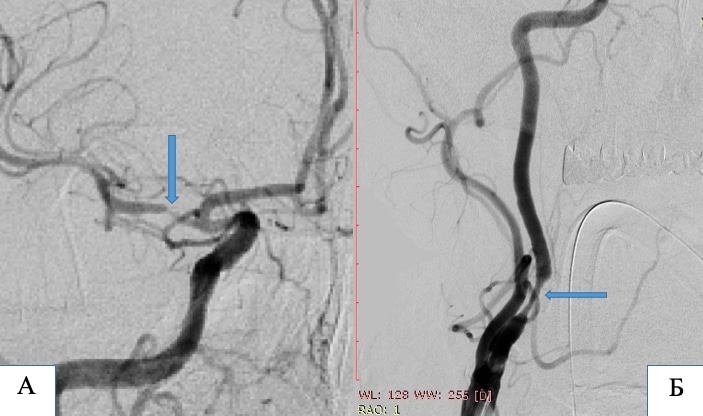
Пацієнт С, 65 років. Критичний стеноз М1 сегменту правої середньої мозкової артерії (А) та правої внутрішньої сонної артерії (Б).
А та Б – ангіограми до операції. Місця стенозів позначені стрілками. В – ангіограма правого каротидного басейну. Стрілкою позначений М1 сегмент правої середньої мозкової артерії після імплантації інтракраніального стенту. Стеноз повністю ліквідовано, прохідність артерії відновлено. Г – ангіограма правого каротидного басейну після стентування тандемних стенозів правої середньої мозкової артерії та правої внутрішньої сонної артерії.
Спостереження №5
Інтракраніальний стеноз
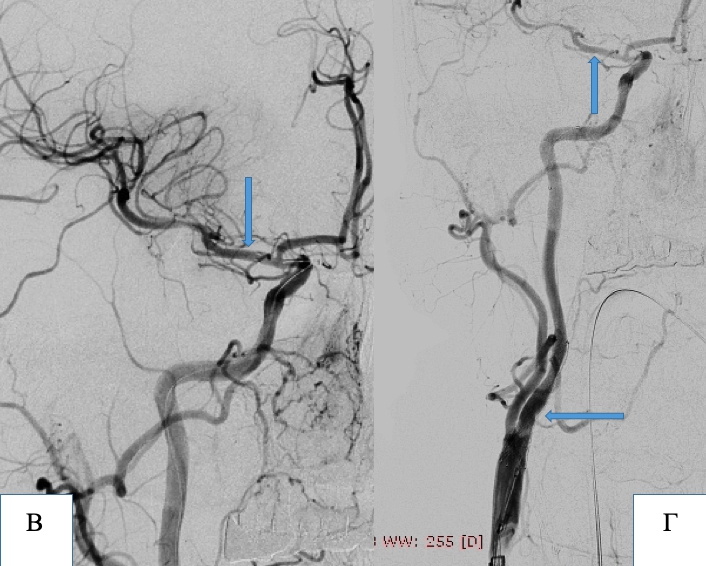
Пацієнтка Г, 65 років. Критичний стеноз М1 сегменту лівої середньої мозкової артерії.
А – ангіограма до операції. Місце стенозу позначено стрілкою. Б – ангіограма лівого каротидного басейну. Стрілкою позначений М1 сегмент лівої середньої мозкової артерії після імплантації інтракраніального стенту. Стеноз повністю ліквідовано, прохідність артерії відновлено.
Спостереження №6
Інтракраніальний стеноз
Пацієнтка С, 68 років. Критичний стеноз прокимального відділу основної артерії.
А – ангіограма до операції. Місце стенозу позначено стрілкою. Б – ангіограма вертебро-базилярного басейну. Позиціонування стенту на балоні по маркерам відносно місця стенозу. В – Імплантація стенту шляхом інфляції (роздуття) балону. Г – Стрілкою позначений проксимальний відділ основної артерії після імплантації стенту. Стеноз повністю ліквідовано, прохідність артерії відновлено.