Загально судинна хірургія
Міома матки (фіброміома, лейоміома) — одна з найбільш поширених пухлин у жінок репродуктивного віку. Зовні міома матки є вузли розмірами від горошини до головки новонародженого, які розташовуються в м’язовій стінці матки (рис. 1). Наявність в матці міом призводить до того, що матка збільшується в розмірі, а форма її деформується. Тому зазвичай розміри міоми позначають в “тижнях вагітності” (наприклад: Міома матки 9 тижнів)
 Рис.1
Рис.1
Основними симптомами міоми матки, є рясні місячні, маткові кровотечі, болі, відчуття тяжкості і тиску внизу живота. У 30% жінок розвиток міоми матки не супроводжується вираженими клінічними проявами і пухлина може бути виявлена лише при черговому гінекологічному дослідженні або з’явитися випадковою знахідкою при УЗД дослідженні.
Лікування: Міому матки можна лікувати по-різному. При незначних обсягах вузлів можливо медикаментозне лікування складаються з двох етапів: індукційного, що дозволяє максимально зменшити розміри міом і стабілізуючого – стримуючого подальше зростання міоми до настання менопаузи. При великих розмірах вузлів найчастіше вдаються до хірургічного втручання. Існує кілька видів операцій: Гістероектомія – повне видалення матки разом з вузлами. Міомектомія – видалення вузла міоми із збереженням матки. Емболізація маткових артерій – малотравматичні органозберігаючі метод, без розрізів і загального наркозу. Дана методика полягає у введенні в стегнову артерію катетера під місцевою анестезією. Потім тонкий мікрокатетер проводиться в просвіт маткової артерії. Потім, через катетер вводяться дрібні частинки (емболи) – до тих пір, поки судини, що живлять фіброміоматозних вузли, які не заблокують. При цьому настає загибель (інфаркт) цих вузлів і в подальшому – їх зморщування (Рис. 2,3).
Приклад: Хвора з міомою матки великих розмірів (12 тижнів) На малюнку 4 показано заповнення судин міоми через введені в маткові артерії катетери. Межі міоми позначені стрілками. На малюнку 5 стан після введення емболів в судини міоми. На знімку видно тільки стовбури маткових артерій. Судини міоми не помітні. Вони заблоковані емболами.
Емболізація першу добу після втручання супроводжується сильним болем, що вимагає перебування в стаціонарі для проведення знеболюючою терапії. В цілому зменшення вираженості симптомів фіброміом наcтупает приблизно у 85% – 93% хворих. Летальність процедури практично нульова, ускладнення спостерігаються вкрай рідко. Після селективної двосторонньої емболізації маткових артерій відзначалися успішні вагітності.
Варикоцеле – варикозне розширення насіннєвий (тестикулярной) вени і венозного сплетення навколишнього ліве яєчко. Варикоцеле зустрічається з частотою 10-16% і виявляється у кожного п’ятого підлітка у віці 14-15 років. Виникнення варикоцеле пов’язують з порушенням відтоку крові внаслідок неспроможності клапанів тестикулярной вени. Клінічно проявляється у вигляді наявності варикозно розширених вузлів в мошонці видимих візуально або визначаються при пальпації (Рис 1). Тупий, ниючий біль в паху і яєчку, особливо після фізичного навантаження.
 Рис.1
Рис.1
Виражене варикозне розширення насіннєвої вени супроводжується ураженням функції статевих залоз і займає провідне місце серед причинних факторів безпліддя. З варикоцеле пов’язують 30-50% бездітних шлюбів.
Запропоновано декілька видів хірургічної корекції варикозного розширення гонадних вен (операції Іванісевича, Бернарди, Паломо) і більше 20 їх модифікацій. Найбільше число прихильників має операція Іванісевича. Операція полягає в лигирование і перетині тестикулярной вени в заочеревинному просторі на рівні клубових судин. Раціональне хірургічне втручання призводить до зникнення варикоцеле у 87-97% хворих. Однак рецидиви захворювання виникають в 10-87,2% випадків, в середньому складаючи 22,9%.
В якості альтернативного варіанту класичним операціями Іванісевича і Паломо в хірургічну практику активно впроваджуються методи рентгеноендоваскулярної емболізації насіннєвої вени.
Переваги: малотравматичних, висока ефективність, безпека і простота технічного виконання. Ефективність рентгенхірургічних операцій становить 87-95,5%. Частота рецидивів коливається в межах 2 – 6%. Емболізація насіннєвий вени – операція одного дня. Через добу хворий повертається до нормального способу життя.
Емболізацію насіннєвої вени виконують шляхом пункції правої загальної стегнової вени і послідовної катетеризацією лівої ниркової та насіннєвої вени. З подальшою закупоркою просвіту насіннєвої вени за допомогою спіралі і введення склерозирующего розчину, заклеювати просвіт вени Рис 2.
 Рис.2
Рис.2
Приклад: Хворий з варикоцеле 3 ступеня. Катетер проведений в ліву ниркову і ліву насіннєву вену. На знімку ліва насіннєва вена різко розширена. Відзначається закид контрастної речовини до вен мошонки (Рис. 3.). Виконана емболізація лівої насіннєвої вени шляхом введення в її просвіт емболізаціонной спіралі (стрілка) Рис 4.
Доброякісна гіперплазія передміхурової залози (ДГПЗ) – (стара назва аденома простати). Аденома передміхурової залози – доброякісна пухлина, що розвивається із залозистого епітелію або стромального компонента простати, утворюючи вузлики, поступово здавлюють сечовипускальний канал (Рис. 1).
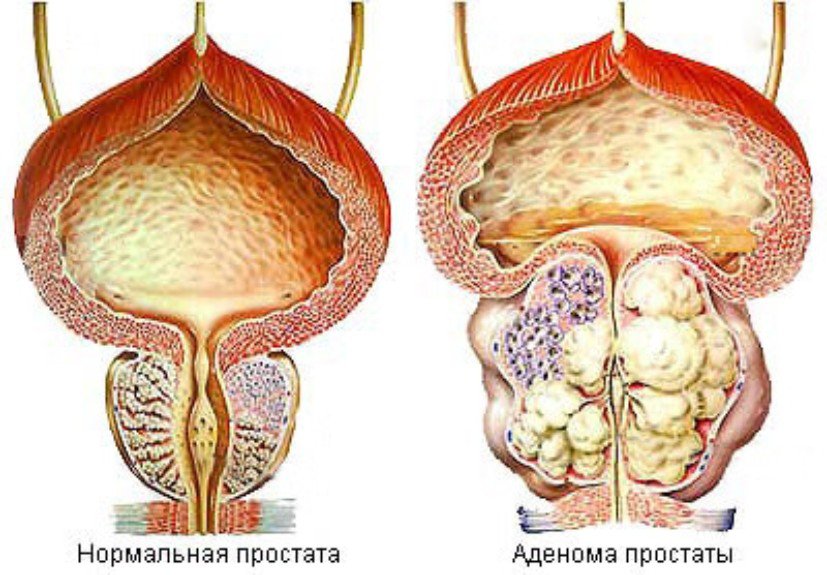 Рис.1
Рис.1
Доброякісна гіперплазія передміхурової залози (ДГПЗ) – найпоширеніше урологічне захворювань у чоловіків. За даними статистики, після 40 років це захворювання є у 5-8% чоловіків. Вже 50% чоловіків у віці 50 – 60 років звертаються до лікаря з приводу ДГПЗ. У 70 – 89 років вона розвивається у 85% чоловіків.
В зависимости от степени выраженности заболевания основные жалобы связаны с нарушением мочеиспускания вследствие сдавления мочеиспускательного канала увеличенной предстательной железой. Проявляется ослаблением струи мочи, частыми позывами и учащенным мочеиспусканием, ощущение неполного опорожнения мочевого пузыря, мочеиспускание малыми порциями, непроизвольное мочеиспускание, острая задержка мочи, присоединяются симптомы хронической почечной недостаточности
Лікування: Традиційне хірургічне лікування – повне видалення передміхурової залози. Трансуретральна резекція – видалення виступає в просвіт сечовипускального каналу частини передміхурової залози. Емболізації простатичних артерій при доброякісної гіперплазії передміхурової залози – нове інноваційний напрямок в інтервенційної радіології. Дана методика полягає у введенні в стегнову артерію катетера під місцевою анестезією. Потім катетер проводиться в просвіт артерій таза. Виконується знімок судин таза з метою виявлення артерій простатаи (Рис 2.)
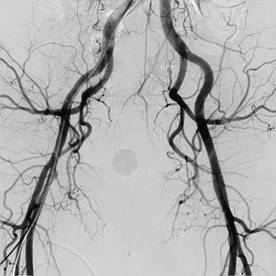 Рис.2
Рис.2
Далі за допомогою мікрокатетерів проникають в простатические артерії. Потім, через мікрокатетер вводяться дрібні частинки (емболи) – до тих пір, поки судини, що живлять аденому простати, які не заблокують. При цьому настає загибель (інфаркт) аденоми і в подальшому – її зморщування, в результаті чого звільняється просвіт сечовипускального каналу. (Рис. 3, 4).
Приклад. Комп’ютерна томографія аденоми простати до і через 6 місяців після емболізації. Відзначається зменшення обсягу передміхурової залози в два рази (Рис. 5.).
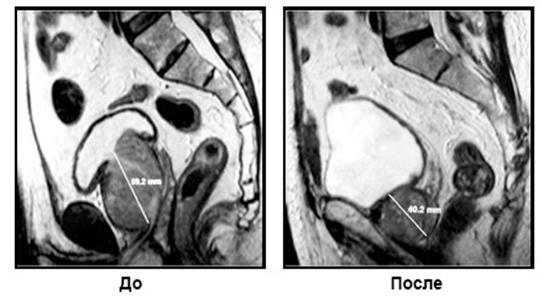 Рис.5
Рис.5
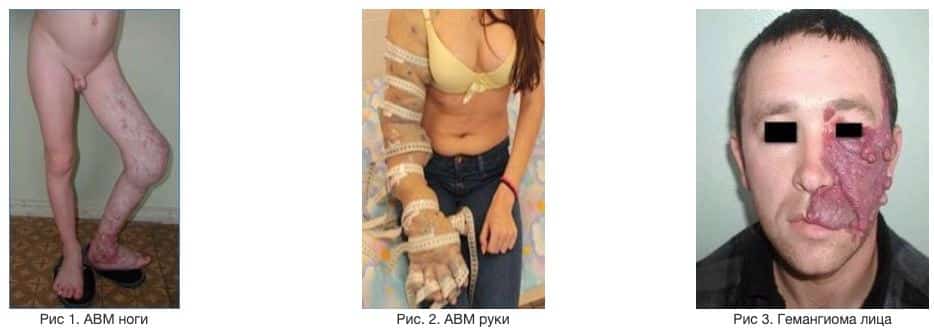
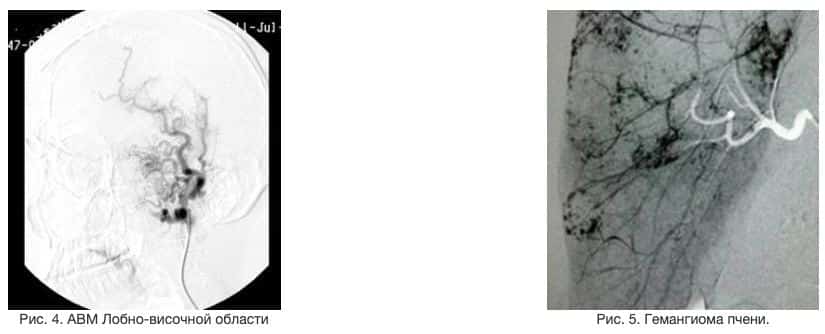
Артеріовенозні мальформації (ангіодісплазіі), гемангіоми – вроджені аномалії розвитку судинної системи обумовлені порушенням ембріонального морфогенезу, які проявляються у вигляді гіпер-, гіпо-, аплазії артерій, вен, артеріовенозних соустий, капілярів і лімфатичних судин і призводять до різних форм порушення регіонарного кровообігу.
Тяжкість клінічних проявів, значні анатомічні та функціональні порушення, рання інвалідність хворих з судинними мальформаціями різної локалізації обусловлюют актуальність проблеми і глибокого вивчення питань діагностики та лікування даної патології (Рис 1,2,3).
Локалізація АВМ і гемангіом надзвичайно різноманітна. АВМ і гемангіоми можуть виникнути в будь-якому місці організму, де знаходяться судини
Емболізація АВМ і гемангіом як самостійний метод лікування застосовується:
- при ургентних ситуаціях для зупинки кровотечі;
- при локалізації АВМ і гемангіоми в важкодоступних для хірургічного втручання зонах;
- при переважанні інших клінічних проявів над косметичними;
- при відмові від хірургічного лікування.
Приклад 1. АВМ легких. Пацієнт Я., 19 років. Скарги на помірну задишку в спокої, що посилюється після фізичного навантаження. Задишка з дитинства. У грудні 2016 року вступив в обл. лікарню за місцем проживання з підозрою на пневмонію. На Р-грамі легких тінь в середньої третини лівої легені. Випонена КТ легенів. Поставлено діагноз АВМ легких (Рис. 1,2). Рекомендована ангіопульмонографія. В ДУ «НВЦ ЕНРХ НАМНУ» 01.02.17 виконана ангіопульмонографія. Виявлено множинні а-в шунти між гілками легеневої артерії та легеневими венами в нижніх частках легких, більше виражені зліва
Рис. 1,2. КТ легенів. Визначається АВМ в нижній частці лівої легені.
З метою лікування 01.02.17 хворому виконана емболізація 4-х великих артеріовенозних шунтів лівої легені емболізаціоннимі спіралями «Торнадо» Сооk. (Рис. 3,4). Операція технічно успішна. Післяопераційний період протікав без особливостей. Відзначено поліпшення стану у вигляді зникнення задишки в спокої. Виписується в задовільному стані під спостереження судинного хірурга, пульмонолога за місцем проживання.
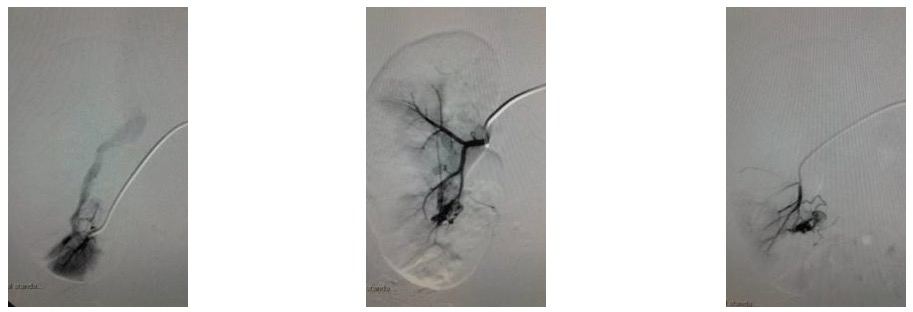
Приклад 2. АВМ нирки. Пацієнтка К., 27 років. Скарги на гематурію. Поставлено діагноз АВМ лівої нирки. В ДУ «НВЦ ЕНРХ НАМНУ» 23.05.17 виконана ангіографія нирок. Виявлено а-в шунти в нижньому полюсі лівої нирки (Рис. 1,2,3.).
Рис 1,2,3. АВМ Лівою нирки.
З метою лікування 23.05.17 хворий виконана емболізація артеріовенозних шунтів лівої нирки емболами 400 – 700 мікрон. (Рис. 5,6). Операція технічно успішна. Післяопераційний період протікав без особливостей. Гематурія припинилася. Виписується в задовільному стані під спостереження судинного хірурга, уролога за місцем проживання.
Рис 5,6. Емболізація АВМ лівої нирки. На контрольної ангиограмме заповнення АВМ відсутня.
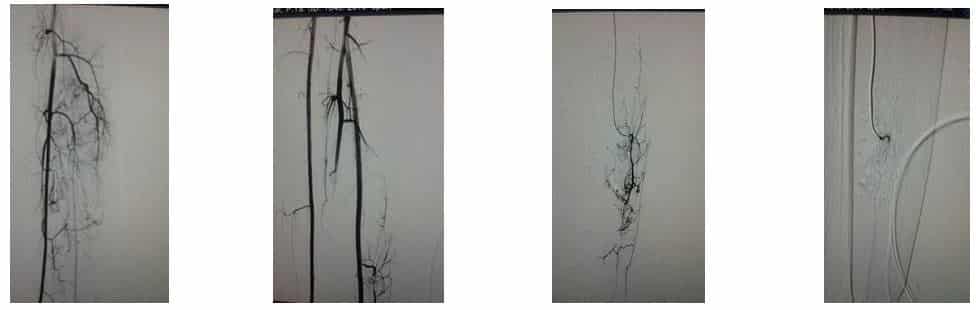
Приклад 3. Гемангіома нижньої кінцівки. Хвора П. 11 років. Скарги на наявність щільного пухлиноподібного освіти в товщі м’язової тканини нижньої третини правої гомілки, болі в м’язах гомілки при фізичного навантаження. При обстеженні за місцем проживання та в клініці «ОХМАДИТ» за даними КТ, МРТ, УЗДГ поставлений діагноз гіперваскулярной пухлини правої гомілки. В ДУ «НВЦ ЕНРХ НАМНУ» з метою діагностики хворий 06.10.16 виконана ангіографія правої нижньої кінцівки. Діагностована гіперваскулярная пухлина розташована в товщі м’язів правої гомілки, імовірно гемангіома. (Рис. 1,2.). Для уточнення діагнозу в інституті онкології виконана пункційна біопсія пухлини. За даними гістології підтверджений діагноз гемангіоми.
Рис. 1,2. Гемангіома правої гомілки
З метою лікування 19.10.16 виконана ендоваскулярна емболізація гемангіоми мікроембола 300 мікрон в басейні малогомілкової і передньої великогомілкової артерій шляхом суперселективної катетеризації мікрокатетерів. (Ріс.3,4,5,6,7). В післяопераційному періоді проведена протизапальна, знеболювальна, антибіотикотерапія. Виписується в задовільному стані під спостереження судинного хірурга за місцем проживання
Рис. 3,4,5,6. Етапи емболізації гемангіоми правої гомілки

Рис 7. Контрольна ангіографія правої гомілки після емболізації. Заповнення гемангіоми відсутня.
Пример 4. Випадок комбінованого лікування артеріовенозної мальформації в області очі із застосуванням загальних судинних ендоваскулярних і нейроендоваскулярніх технологій.
Хворий Л. 43 р .. Скарги на наявність пухлина подібного освіти в області правого ока з ознаками судинної пульсації. За даними ангіографії виявлено артериовенозная мальформация (АВМ) з аневризмою в області АВМ (рис. 1). Особливістю даного клінічного випадку є те, що АВМ запитується з басейнів як зовнішньої так і внутрішньої сонної артерії (рис. 1,2)
З метою лікування хворий першим етапом виконана ендоваскулярна емболізація АВМ в басейні зовнішньої сонної артерії шляхом суперселектівний катетеризації а. maxilaris катетером 4F з використанням загальносудінноі ендоваскулярної технології (рис 3,4)
Другим етапом виконана ендоваскулярна емболізація АВМ з басейну внутрішньої сонної артерії шляхом суперселектівний катетеризації а. ophtalmica потікокерованім мікрокатетром 2,5F з використанням нейроендоваскулярноі технології (рис 5, 6).
Другим етапом виконана ендоваскулярна емболізація АВМ з басейну внутрішньої сонної артерії шляхом суперселектівний катетеризації а. ophtalmica потікокерованім мікрокатетром 2,5F з використанням нейроендоваскулярноі технології(рис 5, 6).
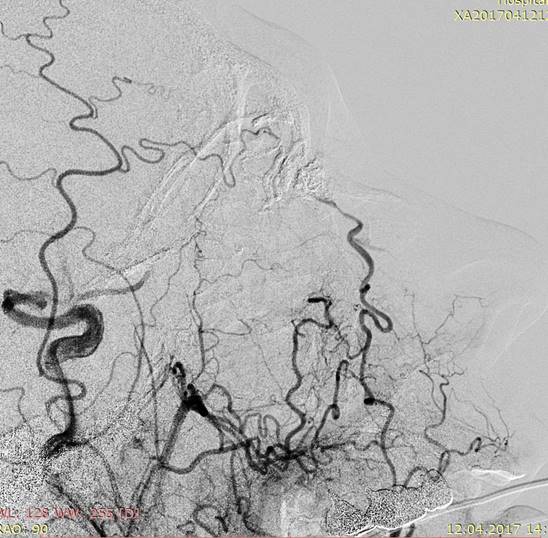 Рис.7
Рис.7
Приклад 5. АВМ Вушний раковини. Хворий К. 36 років. Вроджена артеріо – венозної мальформация правої вушної раковини. Кровотеча з варикозних вузлів АВМ. Стан після прошивання варікси АВМ. Рецидив кровотечі. Перебував на плановому лікуванні ДУ «НВЦ ЕНРХ НАМНУ » зі скаргами на наявність деформацію правої вушної раковини, зміна кольору шкірних покривів мочки правого вуха сналичием великих варикозних розширених вузлів ознаками судинної пульсації і шуму (Рис. 1.).
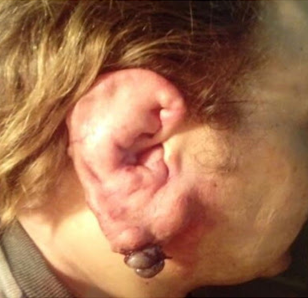
Мал. 1. Артеріо – венозна мальформація правої вушної раковини.
У січні 2017 року розвинулося профузні кровотеча з варикозних вузлів. У ЛОР відділенні обл. б – ці м.Полтава виконано прошивання варікси мочки вуха. Через тиждень рецидив кровотечі. За даними КТ поставлений діагноз артеріо-венозної мальформації (Рис. 2.).
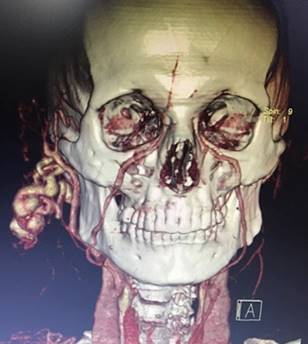
Рис. 2. КТ-ангіографія. Артерія – венозна мальформація правої вушної раковини
В ДУ «НВЦ ЕНРХ НАМНУ» з метою діагностики хворому 06.03.17 виконана ангіографія НСА і ВСА справа. За даними ангіографії виявлено артериовенозная мальформация правого вуха з активним кровотоком і заповненням АВМ з басейну задньої вушної артерії праворуч (Рис. 3.4.).
Рис. 3,4. Ангіографія. Артеріо – венозна мальформація правої вушної раковини
З метою лікування 06.03.17 виконана емболізація АВМ вушної раковини в басейні задньої вушної артерії праворуч емболами і емболізаціоннимі спіралями. В результаті проведеної операції відзначено поліпшення стану у вигляді припинення кровотечі, зникнення судинної пульсації в зоні мльформаціі (Рис. 5,6.)
Рис. 5,6. Емболізація АВМ правої вушної раковини